Brodawki wirusowe, jak nazwa wskazuje, są łagodnym rozrostem skóry i śluzówki wywołanym ludzkim wirusem brodawczakowatym HPV (human papiloma virus). Wirusy namnażają się w jądrach komórkowych górnej warstwy keratocytów i są uwalniane do warstwy rogowej skóry tworząc zgrubienia o różnorodnym kształcie, powierzchni i głębokości. Okres inkubacji wirusa może wynosić do 3 lat, okres utajenia bez powstania nowych zmian przekraczać nawet 4 lata. Wirus może przetrwać w formie zakaźnej przez kilkanaście tygodni, a w sprzyjających warunkach (ciepło i wilgoć) nawet do kilkunastu miesięcy.
Istnieje wiele metod na usuwanie brodawek, leczenie przeważnie jest uciążliwe długotrwałe. Im wcześniej zostanie rozpoczęta terapia, tym szanse na wyleczenie są większe.
- leczenie farmakologiczne – miejscowe stosowanie środków keratolitycznych – maści, płynów typu Verumal, Brodacid – wymaga systematyczności. Leczenie ma na celu warstwowe, powierzchowne zniszczenie warstw brodawki aż do jej zaniku. Działanie jest powolne i zazwyczaj jest długotrwałe, wymaga częstych aplikacji, co 1-3 dni i wielu powtórzeń. Często bywa nieskuteczna, uszkadza również zdrową skórę wokół brodawki (gdzie infekcja się rozszerza) pozostawiając blizny.
- krioterapia (wymrażanie) – polega na wymrażaniu zmiany, najczęściej ciekłym azotem, za pomocą specjalnego aplikatora. W większości konieczne jest wiele wizyt, szczególnie przy brodawkach pospolitych i głębokich brodawkach podeszwowych. Sam zabieg jest niebolesny, pacjent odczuwa pieczenie, czasem w domu pojawia się ból, pacjent musi pielęgnować krwisty pęcherz odmrożeniowy. Po oddzieleniu pęcherza brodawka oddziela się w całości lub częściowo. Czasem terapia jest nieskuteczna i brodawka odrasta. Dzieje się tak dlatego, że wymrażanie jest nieprecyzyjne, a efekt zależy od doświadczenia lekarza i stanu klinicznego skóry.
- elektrokoagulacja – obecnie rzadko stosowana
- usunięcie chirurgiczne czasem z założeniem szwów, wycięcie jest radykalne, ale czasem pomimo wycięcia następuje wznowa, widywane są brodawki w bliźnie po zabiegowej. W przypadku usunięcia i założenia szwu na podeszwowej stronie stopy, sama blizan może być twarda i pomimo usunięcia brodawki jest tkliwa przy chodzeniu
- laseroterapia laserem CO2 – odparowanie w bardzo wysokiej temperaturze zrogowaciałej patologicznej tkanki. Bezpośrednio po usunięciu jest otwarta rana, nie zakłada się szwów. Proces gojenia trwa ok 2-3 tygodnie. przewagą tej metody jest wyjątkowa precyzja lasera, pozwalająca na oczyszczenie tkanek chorobowych aż do zdrowej skóry. Nie można jednak określic, czy zjadliwośc wirusa nie będzie na tyle duża że brodawka powróci. Nasze ponad 10-letnie doświadczenie, jak i publikacje medyczne wskazują, że jest to jedna zz najbardziej skutecznych metod
- laseroterapia laserem Nd-Yag – która powoduję zwęglenie masy wirusa, które z czasem odpada. Przewagą tej metody jest brak bezpośredniej rany po zabiegu, co pozwala pacjentowi na swobodę chodzenia. Sam proces leczenia jest dłuższy.
- wyczekiwanie – zwlekanie i myślenie, że zmian może sama zniknąć może prowadzić do pogłębienia zmiany a z czasem do rozszerzenie i zwiększenia ilości zmian. Jedynie w nielicznych przypadkach brodawki znikają samoistnie.
Na podstawie publikacji – Brodawki wirusowe należy usuwać.
Trzeba to robić jak najwcześniej, skutecznie i z jak najmniejszymi skutkami ubocznymi, aby zwiększyć szanse na miejscowe wyleczenie już po jednym zabiegu. Szybkie podjęcie terapii ogranicza możliwość samozakażenia i rozprzestrzenienia się wirusa. W przypadku ewentualnego nawrotu szybka rekonsultacja i ponowny zabieg we wczesnej fazie nie dopuszcza do rozsiewu i rozrostu brodawek i umożliwia szybkie wyleczenie.
USUWANIE BRODAWEK LASEREM CO2 – PREFEROWANA METODA LECZENIA
Laser CO2 emituje falę elektromagnetyczną o długości 10600 nm, niewidoczną dla oka. W trakcie zabiegu fala jest absorbowana przez tkanki, wytwarzana jest wysoka temperaturaa, która powoduje waporyzację tkanek, koagulację naczyń krwionośnych. Można powiedzieć, że zmiana chorobowa jest „odparowywana”, a dzięki wysokiej precyzji lasera, poprzez regulację mocy energii i wielkości plamki zabieg jest ograniczony do miejsca chorobowego. Zmiana odparowywana jest z niewielkim marginesem zdrowej skóry, a głębokość odparowywania kontrolowana jest w trakcie zabiegu. W większości przypadków gojenie jest bezbliznowe. W niektórych przypadkach, jeżeli brodawka uszkodziła głębsze warstwy skóry. również w zależności od zdolności organizmu do gojenia, mogą tworzyć się blizny. Doświadczenie pokazuje, że są one jednak dla pacjenta akceptowalne.
TECHNIKA ZABIEGU
- Znieczulenie. Większość brodawek wirusowych usuwana jest w znieczuleniu miejscowym poprzez iniekcję lignocainy. W trakcie podawania pojawia się uczucie pieczenia i rozpierania podawanego środka. Dla zmniejszenia odczuć u bardziej wrażliwych pacjentów stosuje się przed ukłuciem wcześniejsze znieczulenie kremem EMLA lub spryskanie chlorkiem etylu. Stosujemy „znieczulenie przed znieczuleniem” . Prosimy porozmawiać z dzieckiem o sposobie znieczulenia, nigdy nie należy okłamywać dziecka, że nic nie będzie bolało ani stosować przymusu fizycznego. Łagodna perswazja słowna, nawiązanie kontaktu z dzieckiem i jego akceptacja dla naszego postępowania jest bardzo ważne. W przypadku małych płaskich brodawek, znieczulenie czasem jest niepotrzebne, laser działa bardzo szybko, precyzyjnie „strzelając” w zmianę, a samo odczucie to jak kropla gorącego tłuszczu lub ukłucie komara.
- Odparowanie. Usuwanie laserowe brodawek polega na ich odparowaniu. Energia światła lasera zamienia się w ciepło, zakażona tkanka wyparowuje, a powierzchnia odparowywana jest cały czas jałowa. Przy usuwaniu brodawek płaskich, szczególnie na twarzy i szyi używamy niższych energii i małej plamki, czasem o średnicy 0,5-1mm, dzięki temu zabieg może być wykonywany bez znieczulenia, daje tylko uczucie punktowego „pieczenia”.
- Gojenie i pielęgnacja po zabiegu. Miejsca po usuniętych brodawkach płaskich samoistnie pokrywają się płaskimi brązowymi strupkami już następnego dnia. Skórę można normalnie myć, a dodatkowo zalecamy przemywać środkiem dezynfekcyjnym na bazie spirytusu, najlepiej z dodatkiem składników natłuszczających. Można stosować również spirytus rektyfikowany lub kosmetyczny. Ranki po usuniętych głębszych brodawkach np. pospolitych zalecamy myć wodą z mydłem i spryskiwać roztworem ze spirytusem. Roztwory spirytusu działają odkażająco i przysuszająco na ranki. Nie zalecam stosowania spirytusu salicylowego gdyż przy dłuższym stosowaniu zbyt mocno przesusza skórę. Niewielkie ranki można goić bez opatrunku, większe najlepiej zabezpieczyć suchym jałowym gazikiem lub plastrem z opatrunkiem – ważne, żeby rana nie była zaklejona „na głucho” – ale miała dostęp powietrza oraz chłonny materiał opatrunkowy do zbierania wysięku. W ciągu kilku dni ranki pokrywają się strupkami i goją dalej przez ziarninowanie i naskórkowanie w okresie 1-4 tygodni. W pielęgnacji miejsc po usunięciu zmian wirusowych na błonach śluzowych narządów płciowych wystarczy przemywanie wodą z mydłem, ewentualnie rivanolem.
Skuteczność usuwania zmian wirusowych przy użyciu lasera jest duża. W naszym materiale obejmującym pacjentów leczonych laserem CO2 na przestrzeni 30 lat uzyskaliśmy średnio następujące wyniki:
- 95% skuteczności przy pierwszym zabiegu
- 100% skuteczności przy 2-4 zabiegach
Znacznym utrudnieniem przy wykonywaniu samego zabiegu jak i czynnikiem zwiększającym ryzyko nawrotu jest wcześniejsza nieudana krioterapia (wymrażanie) lub smarowanie specjalnymi płynami typu Verumal lub Brodacid (złuszczanie płynami). Zmiany wirusowe są wtedy większe niż pierwotne, głębsze, pojawia się patologiczne unaczynienie. Zabieg laserowy musi być rozleglejszy co utrudnia gojenie i zwiększa prawdopodobieństwo powstania blizn, ale i tak jest najskuteczniejszym sposobem leczenia.
SPOSÓB ZAKAŻANIA
Zakażenie ograniczone jest do naskórka i nie jest wynikiem zakażenia uogólnionego. Może ono nastąpić poprzez kontakt bezpośredni lub pośredni. Brodawkami można się zarazić poprzez dotyk. Warunkiem sprzyjającym zakażeniu jest uszkodzenie skóry – rana, otarcie, zadrapanie. Można dokonać samozarażenia w czasie golenia miejsc wokół zainfekowanych części skóry. Samozakażenie ma miejsce również przy pielęgnacji stóp i rak – cążki, pilniki, pumeksy, tarki, a u dzieci nierzadko przy obgryzaniu paznokci i dłubaniu w nosie. Stosunkowo często usuwamy u dzieci brodawki wirusowe z nosa, warg, a nawet z języka. Rzadko opisywanym, ale niezwykle często występującym i niedocenianym jest powstanie wrót zakażenia poprzez rozpulchnienie skóry na skutek dłuższego poddania działaniu wilgoci. Ponad 50% pacjentów cierpiących z powodu brodawek pospolitych zaraziło się najprawdopodobniej na basenach, salach gimnastycznych, siłowniach. Około 30 rodzajów wirusa HPV przenoszonych jest drogą płciową.
Brodawki wywołane wirusem HPV mogą przyjmować różne postacie kliniczne. Najczęstsze są:
- brodawki pospolite – tworzą guzki skórne o szorstkiej powierzchni, okrągłe lub nieregularne w kształcie, twarde, białe, brązowo-żółte, lub szarawo-czarne wielkości 1-10 mm średnicy. Występują zwykle na palcach, łokciach, kolanach, twarzy i owłosionej skórze głowy, ale mogą się rozprzestrzeniać na całym ciele. Często widoczne czarne punkty na powierzchni brodawek, zwykle określane przez pacjentów jako „korzonki” są to zakończenia kapilarów ze skrzepami krwi – pojawiają się przy ścieraniu lub ścinaniu brodawek;
- brodawki nitkowate – długie, wąskie rozrosty pojawiające się najczęściej na powiekach, twarzy, szyi lub wargach;
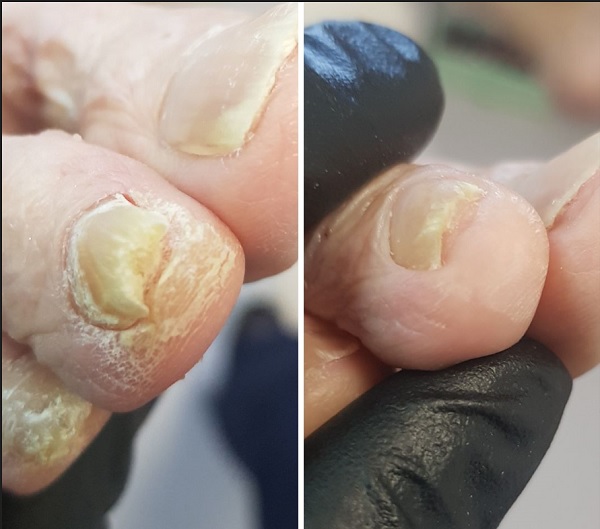
- brodawki wokół paznokci mogą się pojawiać w grupach. Są szorstkie, nieregularne, odstające, atakują wały paznokciowe czasem wchodzą pod paznokieć i są bolesne. Są trudne do usunięcia, nierzadko niszczą macierz paznokcia;
- brodawki płaskie – (verucca plana juvenilis) jak wskazywałaby nazwa dotyczą osób młodocianych, występują jednak w każdym wieku. Są to matowe, gładkie, płaskie – lekko odstające, żółtobrązowe guzki skórne, na twarzy, również szyi, klatce piersiowej, kolanach, nadgarstkach, przedramionach i wzdłuż zadrapań poprzez samozakażenie. Brodawki płaskie są mnogie – nawet do kilkuset sztuk i szybko się rozprzestrzeniają, dlatego ważne jest pilne i skuteczne leczenie;
- brodawki mozaikowe – są zgrupowaniem brodawek płaskich, zajmują powierzchnię 1 do kilku cm2. Widoczne są granice „ściśniętych” pojedynczych brodawek dając obraz mozaiki;
- brodawki “podeszwowe” (verucca plantaris) – występują na powierzchniach dłoniowych i podeszwach – są płaskie lub lekko wyniosłe, ze względu na stały ucisk. Wrastają dość głęboko, są czasami bolesne i zwykle trudne do usunięcia;
- brodawki w okolicy narządów płciowych i odbytu – atakują zarówno mężczyzn jak i kobiety. Rozróżnia się tutaj:
– kłykciny kończyste (condylomata acuminata)
– brodawki płaskie narządów płciowych
– brodawki olbrzymie narządów płciowych
- brodawki błony śluzowej
– brodawki płaskie (squamosus papilloma)
– brodawczakowatość jamy ustnej (florid papillomatosis)
– ogniskowa hiperplazja nabłonka (focal epithelial hyperplasia)– choroba Hecka
- dysplazja brodawczakowata naskórka (epidermodysplasia verruciformis)
Terapia wirusa brodawczaka ludzkiego, potocznie zwanego kurzajkami powinna być równolegle być prowadzona z suplementacją witaminy D, z równoczesnym monitorowaniem poziomu wit.D3 we krwi.